Enfermedad
Diverticular del Colón
Las personas de más de 80 años tienen
divertículosis colónica en el 75% de los casos.
¿Qué es la Enfermedad Diverticular del Colon?
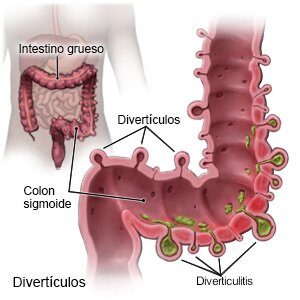
La diverticulosis colónica es la presencia de uno o más divertículos en el colon. La mayoría de las diverticulosis son asintomáticas, aunque en el 20% de los casos presentan síntomas o se complican causando dolor abdominal por inflamación o sangrado.
Un divertículo colónico es una bolsa en forma de saco de mucosa y submucosa colónica que sobresale a través de la pared del colon. Aunque puede presentarse en cualquier parte del colon (intestino grueso), mayoritariamente se sitúan en el colon izquierdo o sigma.
La incidencia de la diverticulosis aumenta con la edad. Las personas de más de 80 años tienen divertículosis colonica en el 75% de los casos.
El origen de la diverticulosis colónica no es del todo conocido y parece tener varias causas. Los estudios indican una correlación entre la enfermedad diverticular sintomática y factores ambientales y relacionados con el estilo de vida, como una dieta baja en fibra o rica en carnes rojas, vida sedentaria, obesidad, tabaquismo y uso de algunos fármacos (antiinflamatorios no esteroideos (AINE), corticoides y opiáceos). Otros posibles factores de riesgo incluyen factores hereditarios y alteraciones en la estructura y la motilidad de la pared colónica.
El diagnóstico de diverticulosis se realiza principalmente por colonoscopia, enema opaco o TC.
La diverticulosis asintomática no requiere tratamiento.
Cuando la diverticulosis se complica
puede producir
– Diverticulitis aguda, que es la inflamación de un divertículo, con una gravedad variable, desde una diverticulitis aguda no complicada, en la que se produce un flemón de la pared intestinal, hasta la diverticulitis aguda complicada, con formación de un absceso o fístula o incluso una perforación del colon con peritonitis. El síntoma principal de la diverticulitis es el dolor abdominal, habitualmente focalizado en el cuadrante inferior izquierdo del abdomen.
– Sangrado diverticular (la causa más frecuente de sangrado digestivo bajo).
– Colitis segmentaria asociada a la enfermedad diverticular.
– Enfermedad diverticular sintomática no complicada, con presencia de síntomas digestivos inespecíficos, como dolor o distensión abdominal, diarrea o estreñimiento en pacientes con diverticulosis en ausencia de colitis manifiesta o diverticulitis.
Diagnóstico y Tratamiento de la Enfermedad Diverticular del Colón
El diagnóstico de una diverticulitis aguda se realiza mediante un TC abdominopélvico.
El tratamiento de la diverticulitis aguda varía según su gravedad. En los casos leves puede ser tratado de forma ambulatoria con una dieta líquida y analgesia y/o antibióticos por vía oral. En los casos más graves requiere ingreso hospitalario, con reposo digestivo, sueroterapia y tratamiento antibiótico intravenoso. En ciertas ocasiones puede requerir drenaje de un absceso intraabdominal guiado por rayos-X.
Aproximadamente el 15-20% de las personas ingresadas por diverticulitis aguda requieren intervención durante el mismo ingreso, ya sea por sospecha de peritonitis al ingreso o días después, por mala evolución tras iniciar un tratamiento conservador.
Tras sufrir un episodio de diverticulitis aguda, resuelta mediante tratamiento médico (no quirúrgico), se aconseja la realización de una colonoscopia de 1,5 a 3 meses después de la resolución del episodio, para confirmar el diagnóstico y descartar otras patologías (cáncer de colon, colitis por EII etc.).
La diverticulitis que se maneja de forma no quirúrgica puede recurrir. Entre el 16 – 42% de los casos sufren uno más ataques de diverticulitis recurrente.
Después de un episodio de diverticulitis aguda complicada resulta con manejo conservador, en ocasiones se aconseja una resección de colon de forma programada, cuando se considera que riesgo de nuevos episodios potencialmente graves es elevado.
En el caso de diverticulitis aguda no complicada, generalmente no se indica cirugía, salvo que los episodios sean muy repetitivos. Las guías más reciente aconsejan valorar cada caso de forma individual para adaptar el tratamiento a las circunstancias y clínica concreta de cada paciente.
Preguntas frecuentes sobre la Enfermedad Diverticular del Colón
El diagnóstico de la diverticulosis suele realizarse mediante colonoscopia, enema opaco o tomografía computarizada (TC). En cambio, la diverticulitis aguda se confirma casi siempre con un TC abdominopélvico, que permite evaluar la inflamación y detectar posibles complicaciones como abscesos o perforaciones. Tras un episodio agudo, se recomienda realizar una colonoscopia entre 1,5 y 3 meses después para descartar otras patologías como cáncer de colon o colitis.



